Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się u osób w każdym wieku. Ich powstawanie jest ściśle związane z infekcją wirusową, a konkretnie z wirusami brodawczaka ludzkiego (HPV – Human Papillomavirus). Wirus ten jest niezwykle rozpowszechniony i istnieje wiele jego typów, z których niektóre mają predyspozycje do wywoływania zmian skórnych w określonych miejscach. Zrozumienie mechanizmu infekcji i czynników sprzyjających jej rozwojowi jest kluczowe dla zapobiegania i skutecznego leczenia kurzajek.
Wirus HPV przenosi się przez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z przedmiotami, na których znajdują się wirusy. Drobne uszkodzenia naskórka, takie jak skaleczenia, otarcia czy pęknięcia skóry, stanowią bramę wejścia dla wirusa. Po wniknięciu do komórek naskórka, HPV namnaża się, prowadząc do nieprawidłowego wzrostu komórek i powstania widocznej zmiany skórnej, czyli kurzajki. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych objawów, może być różny, od kilku tygodni do nawet kilku miesięcy.
Istotne jest, że układ odpornościowy odgrywa kluczową rolę w walce z infekcją HPV. U osób z silnym i sprawnym systemem immunologicznym wirus może zostać szybko zneutralizowany, zanim zdąży wywołać jakiekolwiek zmiany. Z kolei u osób z osłabioną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych, niedoborów żywieniowych lub stresu, ryzyko rozwoju kurzajek jest znacznie wyższe. W takich przypadkach organizm ma trudności z wyeliminowaniem wirusa, co sprzyja jego długotrwałemu bytowi w skórze i powstawaniu uporczywych zmian.
Zrozumienie roli wirusa brodawczaka ludzkiego w powstawaniu kurzajek
Wirus brodawczaka ludzkiego (HPV) jest głównym sprawcą kurzajek. Istnieje ponad 100 typów tego wirusa, a około 60 z nich jest odpowiedzialnych za zmiany skórne. Niektóre typy HPV preferują specyficzne obszary ciała, co wyjaśnia, dlaczego kurzajki pojawiają się w różnych lokalizacjach, takich jak dłonie, stopy, twarz czy okolice narządów płciowych. Wirus ten ma zdolność do infekowania komórek nabłonka płaskiego, które pokrywają skórę i błony śluzowe.
Po wniknięciu do organizmu, najczęściej poprzez mikrourazy skóry, wirus HPV wbudowuje swój materiał genetyczny w komórki gospodarza. Następnie rozpoczyna proces namnażania, prowadząc do niekontrolowanego podziału komórek i ich nadmiernego rogowacenia. To właśnie ten proces proliferacji komórek naskórka jest odpowiedzialny za tworzenie charakterystycznych, nierównych i zazwyczaj lekko uwypuklonych zmian, które nazywamy kurzajkami. Wirus jest bardzo trwały i może pozostawać w organizmie przez długi czas, często w stanie utajonym, a ponownie aktywować się pod wpływem sprzyjających czynników.
Zarażenie wirusem HPV może nastąpić na wiele sposobów. Najczęściej jest to kontakt bezpośredni, skóra do skóry, z osobą zakażoną. Możliwe jest również zakażenie poprzez przedmioty codziennego użytku, takie jak ręczniki, obuwie, deski do krojenia czy przybory higieniczne, jeśli miały kontakt z zainfekowaną skórą. Miejsca publiczne o podwyższonej wilgotności i cieple, takie jak baseny, sauny, siłownie czy szatnie, stanowią idealne środowisko do przetrwania i rozprzestrzeniania się wirusa. Dlatego też, osoby korzystające z tych miejsc powinny zachować szczególną ostrożność i stosować się do zasad higieny.
Czynniki sprzyjające rozwojowi kurzajek u osób z osłabioną odpornością

Istnieje wiele przyczyn osłabienia odporności. Należą do nich między innymi: choroby przewlekłe takie jak cukrzyca, choroby autoimmunologiczne (np. reumatoidalne zapalenie stawów, toczeń), zakażenie wirusem HIV, a także nowotwory i ich leczenie (chemioterapia, radioterapia). Osoby po przeszczepach narządów, które przyjmują leki immunosupresyjne w celu zapobiegania odrzuceniu przeszczepu, również należą do grupy podwyższonego ryzyka. Nawet pozornie błahe czynniki, takie jak chroniczny stres, niedobór snu, nieodpowiednia dieta uboga w witaminy i minerały, a także nadużywanie alkoholu czy palenie tytoniu, mogą negatywnie wpływać na funkcjonowanie układu odpornościowego.
Dzieci i osoby starsze naturalnie posiadają mniej wydolny system odpornościowy, co czyni je bardziej narażonymi na infekcje wirusowe, w tym na wirus HPV. W przypadku dzieci, układ odpornościowy wciąż się rozwija, a w przypadku osób starszych, jego funkcje stopniowo słabną. Dlatego też, obserwuje się częstsze występowanie kurzajek w tych grupach wiekowych. Ważne jest, aby w przypadku osób z obniżoną odpornością, oprócz leczenia samych kurzajek, skupić się również na wzmacnianiu ogólnej kondycji organizmu i poprawie jego zdolności obronnych.
W jaki sposób dochodzi do przenoszenia się wirusów powodujących kurzajki
Przenoszenie wirusów odpowiedzialnych za powstawanie kurzajek, czyli wirusów brodawczaka ludzkiego (HPV), odbywa się głównie drogą kontaktową. Oznacza to, że zakażenie następuje w wyniku bezpośredniego kontaktu ze skórą osoby zainfekowanej, na której znajdują się aktywne zmiany wirusowe. Wirusy te są obecne w zrogowaciałych komórkach naskórka kurzajki, a każda próba jej usunięcia lub uszkodzenia może prowadzić do uwolnienia wirusów do otoczenia.
Należy jednak pamiętać, że nie jest konieczny bezpośredni kontakt skóra do skóry. Wirus HPV jest dość odporny w środowisku zewnętrznym, zwłaszcza w wilgotnych i ciepłych miejscach. Dlatego też, zakażenie może nastąpić poprzez pośredni kontakt z przedmiotami, które miały kontakt z zainfekowaną skórą. Do takich przedmiotów należą między innymi ręczniki, pościel, ubrania, obuwie, a także narzędzia używane do pielęgnacji paznokci czy pedicure, jeśli nie są one odpowiednio dezynfekowane. Miejsca takie jak baseny, sauny, siłownie, wspólne prysznice czy szatnie stanowią idealne środowisko do rozprzestrzeniania się wirusa ze względu na dużą liczbę osób i panującą tam wilgotność.
Istotnym czynnikiem sprzyjającym przenoszeniu wirusa są również mikrouszkodzenia naskórka. Drobne skaleczenia, otarcia, pęknięcia skóry, a nawet sucha i spękana skóra, stanowią dla wirusa łatwiejszą drogę wejścia do organizmu. Dlatego też, osoby pracujące w zawodach wymagających częstego kontaktu z wodą lub chemikaliami, a także osoby cierpiące na schorzenia skóry prowadzące do jej uszkodzenia, są bardziej narażone na zakażenie. Należy również zwrócić uwagę na tendencję do samoinokulacji, czyli przenoszenia wirusa z jednej części ciała na inną poprzez dotykanie kurzajki, a następnie dotykanie innej, niezainfekowanej skóry.
Jakie są najczęstsze miejsca powstawania kurzajek na ciele
Kurzajki mogą pojawić się praktycznie na każdej części ciała, jednak istnieją miejsca, w których są one obserwowane znacznie częściej. Lokalizacja kurzajek jest często związana z typem wirusa HPV, który je wywołał, a także z miejscami, które są najbardziej narażone na kontakt z wirusem lub na mikrouszkodzenia naskórka. Zrozumienie tych predyspozycji pomaga w profilaktyce i wczesnym rozpoznaniu problemu.
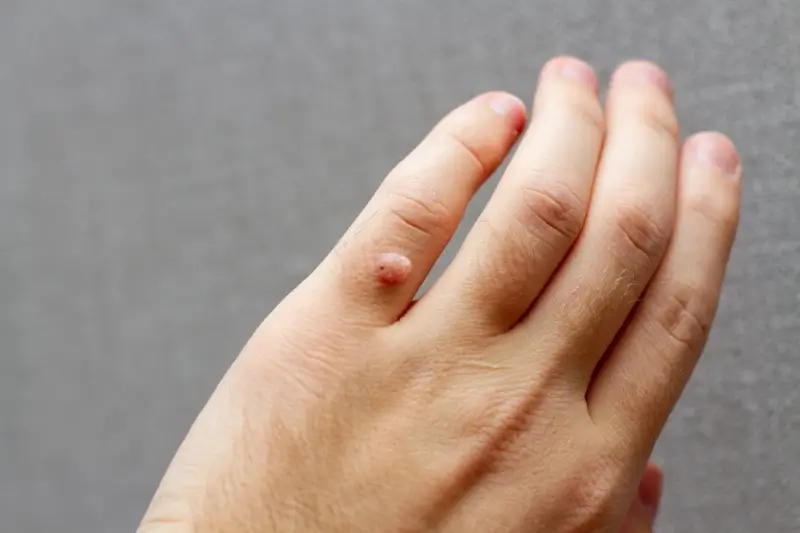
Najczęściej spotykane są kurzajki zlokalizowane na dłoniach i palcach. Należą do nich tak zwane brodawki zwykłe, które mają charakterystyczną, brodawkowatą powierzchnię. Dłonie są nieustannie narażone na kontakt z różnymi powierzchniami i przedmiotami, co zwiększa ryzyko przeniesienia wirusa. Szczególnie często kurzajki pojawiają się na grzbietach dłoni, opuszkach palców oraz pod paznokciami. Kolejnym częstym miejscem są stopy, gdzie rozwijają się tak zwane brodawki podeszwowe. Są one zazwyczaj płaskie, twarde i mogą być bolesne podczas chodzenia, ponieważ nacisk ciała wciska je do wnętrza skóry. Często pojawiają się na piętach, podeszwach stóp i na palcach, zwłaszcza w miejscach narażonych na otarcia od obuwia.
Kurzajki mogą również pojawić się na twarzy, choć są one mniej powszechne niż na dłoniach czy stopach. Zazwyczaj są to brodawki płaskie, które mogą mieć kolor skóry lub być lekko zaróżowione. Na twarzy najczęściej występują u dzieci i młodzieży, a ich obecność może być źródłem dyskomfortu estetycznego. W okolicach narządów płciowych mogą pojawić się tak zwane kłykciny kończyste, które są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego. Rzadziej, ale jednak możliwe, jest pojawienie się kurzajek na łokciach, kolanach czy tułowiu, zwłaszcza w miejscach narażonych na otarcia lub drobne urazy.
Jakie są najbardziej skuteczne sposoby zapobiegania powstawaniu kurzajek
Zapobieganie powstawaniu kurzajek opiera się przede wszystkim na ograniczeniu kontaktu z wirusem brodawczaka ludzkiego (HPV) oraz na wzmacnianiu ogólnej odporności organizmu. Chociaż nie zawsze jest możliwe całkowite uniknięcie infekcji, stosowanie się do pewnych zasad może znacząco zmniejszyć ryzyko zachorowania i rozprzestrzeniania się wirusa. Kluczem jest świadomość i proaktywne podejście do higieny osobistej i unikania potencjalnych źródeł zakażenia.
Podstawą profilaktyki jest dbanie o higienę rąk i stóp. Należy unikać dotykania nieznanych zmian skórnych na ciele innych osób oraz powstrzymać się od drapania własnych kurzajek, aby zapobiec ich rozprzestrzenianiu się. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej lub po kontakcie z osobą chorą, jest niezwykle ważne. W miejscach publicznych, takich jak baseny, sauny czy siłownie, zawsze należy nosić własne obuwie ochronne, aby uniknąć kontaktu stóp z potencjalnie zainfekowanymi powierzchniami. Po każdym użyciu należy dokładnie suszyć ręce i stopy, ponieważ wilgotne środowisko sprzyja rozwojowi wirusów.
Wzmacnianie układu odpornościowego jest równie istotne. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie stresu to filary silnej odporności. Osoby z grup podwyższonego ryzyka, na przykład te, które często chorują lub mają osłabiony organizm, powinny szczególnie zadbać o te aspekty. W niektórych przypadkach, lekarz może zalecić szczepienia przeciwko wirusowi HPV, które chronią przed najbardziej niebezpiecznymi typami wirusa, odpowiedzialnymi nie tylko za kurzajki, ale także za niektóre rodzaje nowotworów. Szczepienia te są najbardziej efektywne, gdy zostaną wykonane przed rozpoczęciem aktywności seksualnej, ale mogą być również korzystne dla osób, które już były narażone na wirusa.
Czy kurzajki są zaraźliwe dla innych osób i w jaki sposób
Tak, kurzajki są jak najbardziej zaraźliwe dla innych osób, a mechanizm ich przenoszenia jest przede wszystkim kontaktowy. Główną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV), który jest patogenem przenoszonym z człowieka na człowieka. Zrozumienie, w jaki sposób wirus ten może się rozprzestrzeniać, jest kluczowe dla zapobiegania jego przenoszeniu i uniknięcia zarażenia.
Najczęstszym sposobem transmisji wirusa HPV jest bezpośredni kontakt ze skórą osoby zakażonej. Jeśli ktoś ma kurzajkę, zwłaszcza jeśli jest ona uszkodzona lub krwawi, wirusy obecne na jej powierzchni mogą łatwo przenieść się na skórę innej osoby podczas dotyku. Dotyczy to zarówno kontaktu skóra do skóry, jak i kontaktu z przedmiotami, które miały styczność z kurzajką. Na przykład, dzielenie się ręcznikiem, pościelą, ubraniem czy przyborami higienicznymi z osobą zakażoną może prowadzić do przeniesienia wirusa.
Szczególnie sprzyjające warunki do zakażenia panują w miejscach publicznych o zwiększonej wilgotności i cieple, takich jak baseny, sauny, łaźnie publiczne, siłownie czy szatnie. Wirus HPV dobrze czuje się w takich środowiskach i może przetrwać na wilgotnych powierzchniach, takich jak podłogi czy ściany. Dlatego też, chodzenie boso w tych miejscach znacząco zwiększa ryzyko kontaktu z wirusem. Dodatkowo, drobne urazy skóry, takie jak skaleczenia, otarcia czy pęknięcia, stanowią łatwiejszą drogę wejścia dla wirusa do organizmu, co sprawia, że osoby z uszkodzoną skórą są bardziej podatne na infekcję.
Rola genetyki i predyspozycji w powstawaniu kurzajek
Chociaż główną przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV), nie można bagatelizować roli genetyki i indywidualnych predyspozycji w tym procesie. Nie każda osoba narażona na kontakt z wirusem zachoruje, a u niektórych osób kurzajki pojawiają się częściej, są bardziej uporczywe i trudniejsze do wyleczenia. Te różnice mogą wynikać z uwarunkowań genetycznych.
Nasze geny wpływają na wiele aspektów funkcjonowania organizmu, w tym na siłę i skuteczność układu odpornościowego. Osoby, które dziedziczą pewne warianty genów odpowiedzialnych za odpowiedź immunologiczną, mogą mieć naturalnie silniejszą lub słabszą zdolność do zwalczania wirusa HPV. W przypadku silniejszej odpowiedzi immunologicznej, organizm szybciej rozpoznaje i eliminuje wirusa, zanim zdąży on wywołać widoczne zmiany skórne. Z kolei osoby z genetycznie uwarunkowaną słabszą odpowiedzią immunologiczną mogą być bardziej podatne na rozwój kurzajek i częściej doświadczać nawrotów infekcji.
Predyspozycje genetyczne mogą również wpływać na sposób, w jaki skóra reaguje na infekcję wirusową. Niektóre osoby mogą mieć genetycznie uwarunkowaną tendencję do szybszego rogowacenia naskórka lub do tworzenia bardziej podatnych na infekcję miejsc. Ponadto, badania sugerują, że pewne typy ludzkiego układu odpornościowego (HLA – Human Leukocyte Antigen) mogą mieć wpływ na zdolność organizmu do zwalczania wirusa HPV. Osoby z określonymi genotypami HLA mogą być mniej lub bardziej skuteczne w eliminowaniu wirusa.
Warto również zaznaczyć, że genetyka może wpływać na tendencję do samoinokulacji. Osoby, które dziedziczą pewne cechy, mogą być bardziej skłonne do drapania zmian skórnych lub do dotykania ich, co ułatwia przenoszenie wirusa na inne części ciała. Chociaż nie możemy zmienić naszego kodu genetycznego, świadomość potencjalnych predyspozycji może pomóc w podejmowaniu odpowiednich środków ostrożności i w bardziej ukierunkowanym podejściu do profilaktyki i leczenia.
Czy kurzajki mogą być objawem poważniejszych schorzeń skórnych
W przeważającej większości przypadków kurzajki są łagodnymi zmianami skórnymi, wywołanymi przez powszechnie występujące typy wirusa brodawczaka ludzkiego (HPV). Jednakże, w rzadkich sytuacjach, zmiany przypominające kurzajki mogą być objawem innych, potencjalnie poważniejszych schorzeń dermatologicznych. Dlatego też, w przypadku wątpliwości lub nietypowego wyglądu zmian, zawsze warto skonsultować się z lekarzem dermatologiem.
Istnieją pewne typy wirusa HPV, które są związane z rozwojem zmian przednowotworowych i nowotworowych, szczególnie w obrębie narządów płciowych i odbytu (kłykciny kończyste). Chociaż te zmiany mają inny charakter niż typowe kurzajki, to właśnie wirus HPV jest ich przyczyną. Ponadto, u osób z silnie osłabionym układem odpornościowym, na przykład w przebiegu zaawansowanego zakażenia HIV lub po przeszczepach narządów, wirus HPV może wywoływać bardziej agresywne i rozległe zmiany skórne, które mogą przypominać lub ewoluować w kierunku zmian nowotworowych.
Inne schorzenia skórne, które mogą być mylone z kurzajkami, to na przykład niektóre rodzaje brodawek łojotokowych, które są łagodnymi zmianami związanymi z wiekiem, lub nawet niektóre formy raka skóry, choć są one zazwyczaj łatwiejsze do odróżnienia przez doświadczonego lekarza. Rzadziej, kurzajki mogą być również mylone z liszajem płaskim lub nawet z pewnymi zmianami o podłożu autoimmunologicznym. Kluczowe jest obserwowanie zmian skórnych i zwracanie uwagi na wszelkie nietypowe cechy, takie jak szybki wzrost, krwawienie, ból, zmiany w kolorze, kształcie lub teksturze.
W przypadku pojawienia się jakichkolwiek niepokojących objawów towarzyszących kurzajkom, takich jak: szybkie rozprzestrzenianie się zmian, pojawienie się wielu nowych kurzajek w krótkim czasie, towarzyszący im ból, swędzenie, zaczerwienienie, obrzęk, krwawienie bez urazu, a także jeśli kurzajki nie reagują na standardowe metody leczenia, należy niezwłocznie zgłosić się do lekarza. Profesjonalna diagnoza pozwoli na wykluczenie poważniejszych przyczyn i wdrożenie odpowiedniego leczenia.
Jakie zabiegi medyczne są stosowane w leczeniu uporczywych kurzajek
W przypadku kurzajek, które są uporczywe, rozległe lub nie reagują na domowe metody leczenia, medycyna oferuje szereg skutecznych zabiegów. Wybór konkretnej metody zależy od lokalizacji kurzajki, jej wielkości, liczby zmian oraz indywidualnej reakcji pacjenta. Celem leczenia jest usunięcie zmiany wirusowej i zapobieganie jej nawrotom.
Jedną z najczęściej stosowanych metod jest krioterapia, czyli wymrażanie kurzajki ciekłym azotem. Niska temperatura powoduje zniszczenie zainfekowanych komórek, a następnie martwa tkanka odpada, odsłaniając nową, zdrową skórę. Zabieg ten jest zazwyczaj skuteczny, ale może wymagać kilku powtórzeń w odstępach kilku tygodni. Inną popularną metodą jest elektrokoagulacja, czyli wypalanie kurzajki za pomocą prądu elektrycznego. Jest to zabieg szybki i skuteczny, często stosowany w przypadku brodawek zlokalizowanych na stopach lub dłoniach.
Laseroterapia to kolejna nowoczesna metoda leczenia kurzajek. Wiązka lasera precyzyjnie niszczy tkankę kurzajki, minimalizując ryzyko uszkodzenia otaczającej zdrowej skóry. Jest to zabieg często wybierany w przypadku trudnych lokalizacji lub gdy inne metody zawiodły. W niektórych przypadkach lekarz może zdecydować o chirurgicznym wycięciu kurzajki, zwłaszcza gdy jest ona duża, głęboka lub istnieje podejrzenie innych zmian skórnych. Zabieg ten zazwyczaj wykonywany jest w znieczuleniu miejscowym.
Poza zabiegami inwazyjnymi, w leczeniu kurzajek stosuje się również preparaty miejscowe na receptę, zawierające substancje keratolityczne, takie jak kwas salicylowy czy kwas trójchlorooctowy. Działają one poprzez stopniowe złuszczanie zrogowaciałej tkanki kurzajki. W przypadku brodawek płaskich lub brodawek na twarzy, lekarz może zalecić stosowanie kremów z substancjami immunomodulującymi, które stymulują układ odpornościowy do walki z wirusem. Ważne jest, aby wszelkie zabiegi lecznicze były przeprowadzane pod nadzorem lekarza, który dobierze najodpowiedniejszą metodę dla danego pacjenta.